不妊症外来
当院の不妊治療について
当院では不妊治療をタイミング療法・人工授精までを保険診療で行っております。
対象の年齢や回数の制限はなく、どなたでも保険診療で受けられます。
また不妊カウンセラー認定看護師も在籍しております。ご不明点やご相談がございましたらいつでもスタッフにお声がけください。
不妊治療を保険で行うにはパートナーとの同意書と医師が作成する診療計画書、さらにパートナーと説明を聞く必要があります。(説明はオンラインでも受け付けております)
タイミング療法
妊娠しやすい最適な日時に性交渉を持つタイミングを医師が指導することで妊娠を目指す方法です。基礎体温や超音波検査、排卵前に上昇するホルモンの値などを参考にしながら、排卵日を予測して実施していきます。
人工授精
排卵の時期に合わせて、精液を採取して洗浄・濃縮した精液を子宮内に専用のカテーテルで子宮内に注入する方法です。受精から着床までの過程は自然妊娠の過程と同じになります。
初診の流れ
受診のタイミングは月経周期のどのタイミングでも大丈夫です。
その時期に合わせて行える検査から実施していきます。
基礎体温を付けられている方はデータをお持ちください。(アプリでも可)
問診票記入
今までの不妊治療の経験の有無や妊娠を希望してからの期間(避妊期間)などの問診があります。
↓
医師による問診(必要時、看護師の問診があります)
↓
医師による診察(内診・超音波検査)
初診のスグノー二ング検査として、超音波検査による子宮・卵巣のチェック、子宮頸がん検査、細菌培養検査、クラミジア検査を行います。
↓
医師によるお話(説明)
今後の必要な検査や治療の進め方などの説明があります。
↓
看護師による説明
基礎体温の付け方やポイント、精液検査の説明、などを行います。
↓
採血初診時の月経周期に合わせて、必要なホルモン検査、甲状腺機能検査、糖尿病検査などの採血を行います。
↓
次回の受診タイミングや不明点などの確認を行い、診察終了になります。
当院には不妊カウンセラー認定看護師も在籍しております。ご不明点やご相談がありましたら、いつでもスタツフにお声がけください。
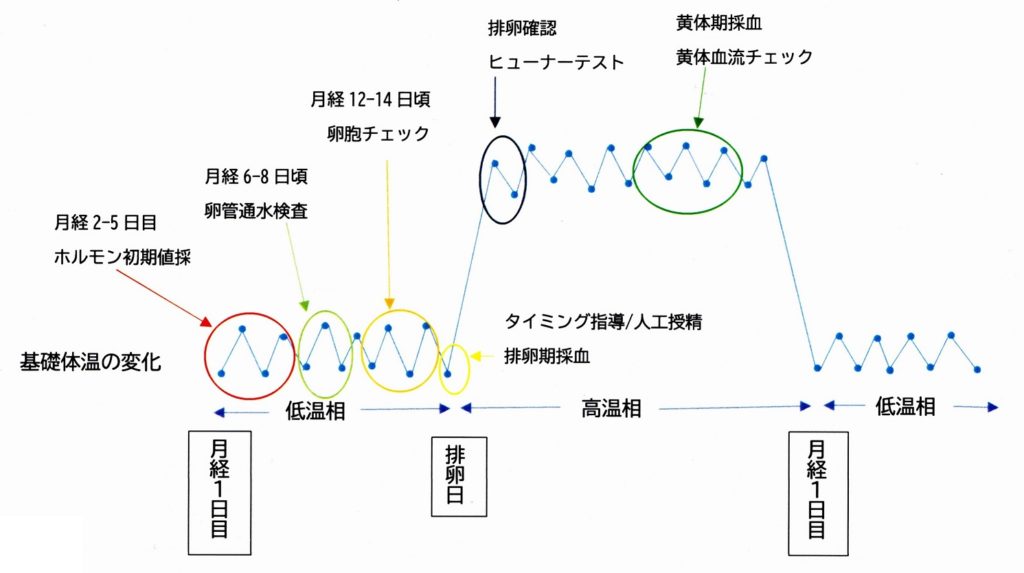
月経周期に合わせた診療内容と診察・検査内容
不妊症・不育症の検査
基礎体温:
基礎体温とは体温の変動要因が最も少ない起床時に測定した体温のことをいいます。
女性の体はホルモンの影響により体温が変化します。排卵後は黄体から分泌したプロゲステロンの働きで体温が0.3℃上昇し、周期的にこれを繰り返します。
子宮頸がん検査:
子宮頸部の細胞を採取して検査を行います。
クラミジアPCR検査:
子宮頸部から採取した粘液をPCR法(核酸増幅法)という遺伝子診断で行います。
精液検査:
精子の数や運動率、形態を顕微鏡で検査します。精子の状態は体調や健康状態により変動しますので、複数回の検査が必要となる場合があります。
ホルモン検査:
卵巣と下垂体機能の評価です。尿検査および血液検査で行います。
・初期値:月経周期2-7日目の間に、LH・FSH・E2・PRLの値を血液検査で調べます。
・排卵期:基礎体温、超音波検査で排卵日を予測し、LHとE2の値をそれぞれ尿検査と血液検査で調べます。
・黄体期:高温相7日目頃にP4の値を血液検で調べ、黄体機能の評価を行います。
LH(黄体化ホルモン)、FSH(卵胞刺激ホルモン)、E2(エストロゲン)、P4(プロゲステロン)、PRL(プロラクチン)
卵管通水検査:
月経終了後に行います。子宮内に挿入した細いチューブから生理食塩水を注入し、経膣超音波検査下で子宮内腔の形態、子宮筋腫や内膜ポリープの有無、卵管の通過性を調べます。
経膣超音波検査:
(1)子宮内膜と卵胞の発育状態をモニタリングします。排卵までに1回-複数回行います。(卵胞チェック)
(2)排卵後7日目以降で黄体血流のチェックをします。
頸管粘液検査:
排卵期の、頸管粘液の牽糸性と羊歯状結晶の状態を、目視と顕微鏡で検査します。排卵までに1回-複数回行います。
ヒューナーテスト:
性交後の子宮頸管粘液に侵入した精子の数と運動性を顕微鏡で検査します。結果に応じて複数回行う場合があります。
甲状腺機能検査:
甲状腺機能異常は不妊症の約12%に認められます。甲状腺ホルモンと甲状腺自己抗体検査を血液検査で調べます。
HOMA-IR検査:
インスリン抵抗性を評価する検査です。絶食後、早朝に空腹時血糖とインスリン値を血液検査で測定します。
・HOMA-IR = FBS×インスリン値/405(cut off≦1.6)
TRHテスト:
ホルモン初期値でPRL≧10ng/mL以上の場合に負荷試験を行います。TRH(甲状腺刺激ホルモン放出ホルモン)に対する下垂体のPRL分泌刺激試験です。TRH注射後、15分値、30分値の血液検査で75ng/mL以上が陽性となります。
LH-RHテスト:
視床下部-脳下垂体-卵巣系のホルモン動態を推測することを目的に行われる検査で、主に無月経や排卵障害の症例が検査の対象となります。Gn-RH(ゴナドトロピン放出ホルモン)に対する下垂体のLHとFSHの分泌刺激試験です。Gn-RH注射後、30分値、60分値の血液検査で、LHとFSHの反応性のパターンで評価します。
抗精子抗体検査:
抗精子抗体は、頸管粘液、子宮、膣、卵管内に出現する抗体で、原因不明不妊症の約13%に認められます。血液検査で調べます。
AMH(抗ミュラー管ホルモン):
卵巣の顆粒膜細胞から分泌されるホルモンで、女性の卵巣年齢を知る指標となります。血液検査で調べます。
不育症に関する検査:
主に「抗リン脂質抗体症候群」と「先天性血栓性素因」について血液検査で調べます。必要に応じて夫婦の染色体分析や流産胎児染色体分析検査を行います。
[抗リン脂質抗体症候群の検査項目]
・ループスアンチコアグラント(DRVVT)
・抗カルジオリピンβ2GP1抗体
・抗カルジオリピンIgG・IgM抗体
・抗PE(フォスファチジルエタノールアミン)IgG・IgM抗体
[先天性血栓性素因の検査項目]
・第Ⅻ因子活性
・プロテインC活性
・プロテインS活性
用語解説
不妊症とは
不妊症とは、生殖年齢にある男女が妊娠を希望し、避妊することなく性交渉を行っているにもかかわらず、ある一定期間妊娠が成立しない場合を不妊といいます。妊娠を希望している健常な夫婦であれば、1年以内に90%が妊娠に至ります。よって一定期間とは、一般的に1年以上と考えられています。
不妊の原因が男性にある場合を「男性不妊症」、女性にある場合を「女性不妊症」と分類されます。性別による不妊原因の比率は、男性因子のみ24%、女性因子のみ41%、男女に原因があり24%、原因不明11%と男性側にも約48%程度原因があります。
不妊症の原因
【男性不妊症】
男性不妊症は、精巣で十分な精子を作り出せない状態である「造精機能障害」、精子が、精巣から尿道まで到達出来ない状態である「精路通過障害」、勃起不全があり性行為を正常に行なえない状態である「性機能障害」の3つが主な原因となります。この内、造精機能障害が、男性不妊の原因の約83%と大部分を占めます。その結果、精液中の精子の濃度が低下する「乏精子症」や精液中に精子が存在しない「無精子症」、精子の運動率が低下する「精子無力症」などの症状が見られます。
造精機能障害はその半分以上が原因不明ですが、36%と最も頻度が高いのが精索静脈瘤です。精索静脈瘤とは、精巣から心臓に戻る静脈の血流が何らかの原因により逆流し、精巣の周りに静脈瘤ができてしまう病態です。静脈瘤による血流障害のため精巣の温度上昇が起きる、精巣が低酸素環境になる、などの影響で精子が造られにくくなっています。精索静脈瘤は、精巣静脈を縛ることで造精機能が改善する場合があります。
【女性不妊症】
女性不妊症の主な原因には、排卵因子、卵管因子、子宮因子、頸管因子、免疫因子などがあります。女性不妊症の割合は20歳代までは10%未満ですが、30歳代では30%、40歳以降では60%以上が不妊症といわれています。女性の年齢が38歳前後からは妊孕能が急速に低下します。これは年齢上昇に伴う、卵子の数の減少と質の低下が原因とされています。
【排卵障害】
卵子と精子が出会い、受精が達成されるためには卵子が確実に排卵されなければなりませんが、適切な時期に排卵が行われない病態を「排卵障害」といいます。排卵障害を引き起こす原因として、多のう胞性卵巣症候群、高プロラクチン血症、肥満症、甲状腺機能障害などがあります。
多のう胞性卵巣症候群では卵巣を覆う皮膜が硬くなり、排卵しにくい状態となっています。背景に甲状腺機能障害やインスリン抵抗性(インスリンの効果が十分に発揮できない状態)の関与があり、性ホルモンの分泌と間接的に影響しあっているためと言われています。肥満症の場合、健康診断などの血糖検査では指摘されないものの、インスリン抵抗性の検査を行うと高値を示す場合があります。甲状腺機能障害に関しても、通常の検査では正常値とされていても、不妊症の場合は基準値が厳しく設定されており、治療が必要となる場合があります。
PRL(プロラクチン)は乳汁漏出ホルモンとも言われ、分娩後に母乳分泌を促進させるホルモンです。PRLが高くなると、脳下垂体から分泌されるLH(黄体形成ホルモン)の分泌阻害を引き起こします。高PRL血症の原因として脳下垂体の腫瘍や薬剤性の場合などがあります。また基礎値としてのPRLは正常でも、睡眠時にPRLが上昇し、LHの律動的な分泌を阻害する、潜在性高PRL血症と呼ばれる病態もあり、TRHテストという負荷試験が必要となります。
【黄体機能不全】
「黄体機能不全」は女性不妊症の排卵因子の一つです。黄体とは排卵後に卵巣に残った組織のことを言います。黄体は脳下垂体から分泌されるLH(黄体化ホルモン)の作用でE2(エストロゲン:卵胞ホルモン)とP4(プロゲステロン:黄体ホルモン)を分泌します。P4は子宮内膜に作用し、受精卵の着床から妊娠の維持に働く妊娠の成立には不可欠なホルモンです。「黄体機能不全」とは、黄体からのE2とP4の分泌不全によって引き起こされる着床障害と定義されています。
黄体機能不全の頻度は、女性不妊症の10-30%、不育症の25-60%存在すると報告されており、連続して黄体機能不全を呈する確率は、50-80%と高率です。一般的には基礎体温の高温相が10日以下、黄体期中期(排卵後1週間位)の血中P4濃度が10ng/mL未満の場合、黄体機能不全と診断されます。黄体機能不全の原因として、黄体機能を調節している脳視床下部下垂体系の異常、卵巣レベルの異常、子宮内膜の異常などが考えられます。最近の報告として、子宮・卵巣の血流不全に伴う黄体の血管新生不全や、子宮内膜の異常が提唱されています。
黄体機能不全の治療は、内因性のプロゲステロンの分泌を促す方法と、外因性のプロゲステロンを補う方法があります。前者は黄体賦活療法と呼ばれ、黄体期にhCG(ヒト絨毛性ゴナドトロピン)というホルモンを投与します。hCGはLH作用があり、排卵後の黄体を刺激し、P4の分泌を促進します。後者は黄体ホルモン補充療法と呼ばれ、内服剤や注射剤を投与しプロゲステロンの補充を行います。しかし、子宮・卵巣の血流不全に伴う黄体機能不全の場合、黄体賦活療法や黄体ホルモン補充療法では改善しない可能性があります。骨盤内の血流を増やし、子宮・卵巣の局所的な血管抵抗を減らし、子宮・卵巣への血流を増加させる必要があり、その治療方法として栄養療法、運動療法の効果が期待されます。
ビタミンEとL-アルギニンはそれぞれ子宮・卵巣の局所的な血管抵抗を減弱させ、子宮内膜の発育とプロゲステロンの分泌の分泌促進に働きます。運動療法として当院では加速度トレーニングの指導を行います。加速度トレーニングでは、上下・左右・前後方向の振動(3次元振動)を起こす振動マシンのプレートの上に乗りトレーニングを行います。振動により重力加速度を増幅させた状態でトレーニングを行うことに特徴があり、プレートが高速振動すると、身体は微細ながら高速で加速、身体にかかる力が増幅された状態が創り出せます。加速度トレーニングによる筋力の強化と相まって基礎代謝は増大し、血液循環やリンパ還流が増加、骨盤内血流の改善が期待されます。
【多のう胞性卵巣症候群(PCOS)】
PCOS(polycystic ovarian syndrome)とは、若い女性の排卵障害で多くみられる疾患です。自覚症状としては、(1)月経不順(月経周期≧35日)(2)尋常性ざ瘡(にきび)(3)肥満(4)多毛、などです。超音波所見で、卵巣被膜の直下にφ10mm程度の卵胞が多数並ぶ、ネックレスサインが観察されます。
PCOSの排卵障害は、卵巣内の局所的なテストステロン(男性ホルモン)の増加が原因とされています。自覚症状の尋常性ざ瘡や多毛は、男性ホルモンが高いことによる症状です。テストステロンが増加してしまう原因は、脳下垂体から分泌され、排卵に関与するLH(黄体化ホルモン)と、膵臓から分泌され、血糖降下作用のあるインスリンというホルモンの影響です。それらが正常より強く卵巣に作用し、テストステロンの局所的上昇を引き起こしていると考えられています。よってPCOSでは、月経周期7日以内のLH値が、FSH(卵胞刺激ホルモン)値より高く(LH/FSH>1)、血中テストステロン値が上昇していることがあります。
PCOSの治療は、肥満症がある場合は肥満症の改善が有効です。肥満症があるとインスリン抵抗性が高まり、血中インスリン量が増加している場合があります。肥満症を改善することで、インスリン抵抗性の改善が期待されます。クエン酸クロミフェンという排卵誘発剤は、PCOSの排卵障害に有効とされ、50-70%の排卵率と10-20%の妊娠率が報告されています。温経湯は血中LH量を調節する作用があり、クエン酸クロミフェンと温経湯を併用することで排卵率が上昇します。レトロゾール(アロマターゼインヒビター)は乳がんの治療薬として使用される薬剤です。アロマターゼはステロイド代謝経路の最終段階で作用する酵素ですが、このアロマターゼの作用を阻害する薬剤をアロマターゼインヒビターと呼びます。レトロゾールを投与すると、E2の合成が阻害され、下垂体へのE2のネガティブフィードバックが欠落しFSHの分泌が促される現象が起こり、排卵誘発剤として使用されることがあります。クエン酸クロミフェンと比較して、高い排卵率と妊娠率を有し、多胎率やOHSSの発症リスクが少ないなどの利点があります。
排卵誘発剤で排卵しない場合は、ゴナドトロピン療法をおこなます。ゴナドトロピン療法とは、FSH製剤という注射による排卵誘発法です。しかしPCOSでは有効域が狭く、少量では反応せず、量が少し多くなると過剰反応する傾向があります。卵巣の腫大と血中E2(エストロゲン)の上昇により、腹水の貯留や、血液が濃縮してしまう病態を引き起こす可能性があります。これを卵巣過剰刺激症候群(OHSS:ovarian hyper stimulation syndrome)といい厳重な管理が必要となります。
糖尿病の治療薬であるメトフォルミンが、PCOSの排卵障害を改善することが分かってきています。メトフォルミンは血糖値をコントロールし、インスリンの過剰な分泌を抑制するので、卵巣でのテストステロンも抑制され、卵巣内のホルモン環境が改善され、排卵しやすくなると考えられています。過剰なインスリンが影響しているタイプのPCOSに効果があります。インスリン抵抗性の有無は、血液検査でHOMA指数を算出して判断します。HOMA指数が2.4以上だと糖尿病の診断となりますが、PCOSでは概ね1-1.5以上であればインスリンが多いと判断され、メトフォルミンが開始されます。
手術療法として、腹腔鏡下に卵巣に穴をあける手術(多孔術)があります。多孔術によって、自然排卵や排卵誘発剤に対する反応性の改善が期待されますが、効果は半年-1年と言われています。
【卵管性不妊】
卵管は、子宮の左右に卵巣とともに存在する、長さ約10cm程度の管状の臓器です。子宮本体とは卵管子宮口でつながり、精子の通過路、卵子の吸い上げ、受精の場、受精卵の育成と輸送、子宮環境への影響など重要な役割を果たしています。卵管性不妊は、女性不妊症の中で最も頻度が高く、全体の30-40%と報告されています。
卵管性不妊は、膣から腹腔内への上行性感染、子宮内膜症、腹腔内手術などが原因となります。これらは卵管外側と内側の癒着を引き起こし、卵管機能の阻害となります。感染症の原因菌としてクラミジア感染症が重要で、近年では10歳代から20歳代前半での発症率が増加しています。妊娠年齢の高齢化に伴い、感染症による卵管閉塞の慢性化と、子宮内膜症による癒着の増加による卵管性不妊の増加が懸念されています。
卵管の通過性を検査することは、不妊治療の中では不可欠であり、比較的早期に行われます。方法として経膣超音波下卵管通水法、子宮鏡下選択的卵管通水検査法、卵管造影検査があります。これらの卵管通過性検査を行うことによって、卵管の閉塞・狭窄などの評価を行うと同時に、卵管の通過性が回復する場合があり、検査後に妊娠に至る症例が一定の割合で存在します。
【子宮因子】
子宮筋腫、特に子宮粘膜下筋腫や子宮内膜ポリープは、受精卵の子宮内膜への着床障害の原因となり得ます。また胎児の発生の時期に、子宮は左右の2つの原基が融合することで形成されます。発生の過程でこの融合が完全に行われなかった場合、双角子宮(子宮体部が2つ存在する)や中隔子宮(子宮内腔に左右を隔てる壁が残る)なども、女性不妊症や流産の原因となります。これらの子宮奇形は超音波検査、通水検査、子宮卵管造影検査、MRI検査等で診断され、子宮鏡手術等で治療が可能です。
【頸管因子】
排卵期には、子宮頸管から透明で粘稠な頸管粘液の分泌が増加します。頸管粘液の増加は、精子の子宮腔内への進入や受精能獲得に重要な役割を果たします。良好な頸管粘液の判定基準は、透明度が無色透明、量が0.3mL以上、牽糸性が9-10cm以上、羊歯状結晶形成著明(GradeⅢ-Ⅳ)です。
【免疫因子】
抗精子抗体は免疫性不妊症の原因となります。精子不動化試験により血中に存在する精子不動化抗体の評価が可能です。抗精子抗体を保有する女性では、抗体が頸管粘液中にも分泌され、頸管粘液中に進入してきた精子に結合し精子の運動障害、不動化をもたらします。また抗精子抗体は卵管内にも分泌されるため、人工授精で子宮内腔に注入された精子も、卵管内で不動化され不成功となります。
【不育症】
2回以上の流産、死産、あるいは早期新生児死亡がある場合を不育症と定義します。1人目がいる場合でも、2人目、3人目が続けて流産や死産となった場合も、続発性不育症として検査をし、治療を行う場合があります。
主な検査として、子宮の形をX線やMRI、超音波で調べる画像診断と、女性の病気の有無、夫婦の染色体について調べる検査があります。血液検査として、甲状腺ホルモンの異常や糖尿病の有無を調べる内分泌検査、血栓や流産のリスクとなる抗リン脂質抗体や、血液の凝固因子について調べる血栓症素因スクリーニング検査、夫婦で染色体に異常がないかを調べる、夫婦染色体検査があります。
不育症の原因としては、抗PE抗体陽性が最も多く34%、続いて抗リン脂質抗体陽性10%、子宮形態異常、甲状腺疾患、染色体異常がそれぞれ8%、7%、5%と言われています。一方、検査結果で異常所見が出ない場合も43%あります。
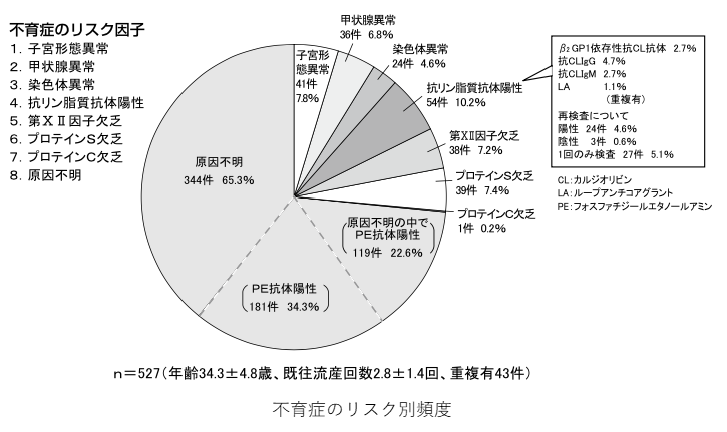
治療としては、血栓症の原因となる抗体が陽性であった場合に、 抗血小板療法として低用量アスピリン療法(バファリン81mg錠、バイアスピリン100mg錠)での治療や、抗凝固療法としてヘパリン療法(カプロシン:12時間毎自己注射)の治療があります。基礎疾患として糖尿病、甲状腺疾患、子宮形態異常が発見された場合は、それらの治療を行います。
不育症管理に関する提言2019
Q&A
Q.初診で受診するタイミングは月経周期のいつがいいですか?
どのタイミングでも可能です
Q.1か月(月経から月経まで)に何回くらい通院が必要になりますか?
平均:4-5回ほど(個人差があります)
Q.仕事でなかなか指示通り受診ができません
お仕事をされながら通院されている方もたくさんいらっしゃいます。
通院できる範囲で医師と相談しながら次回受診タイミングを相談できますので、遠慮な
く診察時に伝えてください。不妊治療カードの活用もぜひご検討ください。
Q.不妊治療カードとはなんですか?
不妊治療連絡カードは、不妊治療を受ける労働者の方が主治医等から診療に基づき治療
や検査に必要な配慮事項について、企業の人事労務担当者に的確に伝達するためのカー
ドです。厚生労働省において作成し、活用をお勧めしているものです。
任意の様式ですが、主治医等が記載する証明書となるものです。
不妊治療を受ける労働者の方と企業との円滑なコミュニケーションを図るツールとし
てご活用ください。
「不妊治療連絡カード」(厚生労働省のページ)